Eritema Reticular Transitório Após Termoterapia – Um Novo Sinal para o Diagnóstico Precoce de Herpes Zóster: Relato de Caso
Conteúdo do artigo principal
Resumo
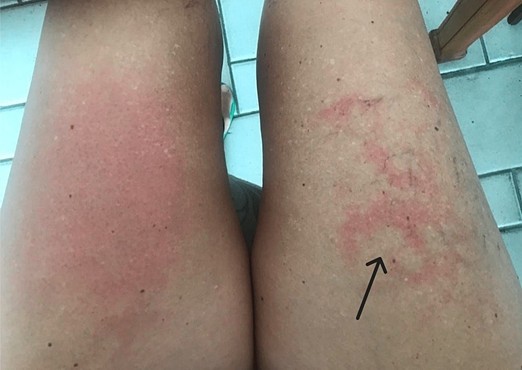
O herpes-zóster (HZ) é causado pela reativação do vírus varicela-zóster, frequentemente manifestando-se com dor neurálgica prodrômica que precede as lesões cutâneas características em 1–5 dias, dificultando o diagnóstico precoce. Este relato de caso descreve um achado dermatológico inédito em uma médica saudável de 52 anos, com histórico de varicela na infância e episódio prévio de HZ. Ela apresentou dor progressiva em queimação na coxa direita e na fossa ilíaca, inicialmente sem lesões cutâneas. No quarto dia, a termoterapia aplicada ao dermátomo afetado induziu eritema reticular transitório semelhante à livedo reticularis (LR), ausente no membro não afetado. Posteriormente, a ultrassonografia Doppler descartou patologia vascular, e foi iniciado tratamento empírico para doença inflamatória pélvica. No quinto dia, vesículas surgiram no dermátomo L2–L3, confirmando HZ. A dor e a parestesia foram manejadas com lidocaína tópica, acetaminofeno e codeína, sem uso de terapia antiviral. Até onde sabemos, este é o primeiro relato de eritema reticular transitório desencadeado por termoterapia durante a fase prodrômica do HZ, sugerindo possível disfunção autonômica ou simpática associada à reativação viral. Essa observação pode representar um achado precoce do HZ, justificando investigações adicionais para validar sua utilidade no diagnóstico diferencial e no manejo clínico.
Detalhes do artigo

Este trabalho está licenciado sob uma licença Creative Commons Attribution 4.0 International License.
Authors retain the copyright of their articles and grant the journal the right of first publication under the Creative Commons Attribution (CC BY) license, which allows others to share and adapt the work with proper attribution.
Referências
Saguil A, Kane S, Mercado M, Lauters R: Herpes Zoster and Postherpetic Neuralgia: Prevention and Management. Am Fam Physician. 2017, 96:656-63.
Cohen JI. Clinical practice: Herpes zoster. N Engl J Med. 2013:369(3):255-63. doi: 10.1056/NEJMcp1302674.
Sampathkumar P, Drage LA, Martin DP: Herpes zoster (shingles) and postherpetic neuralgia. Mayo Clin Proc. 2009 Mar;84(3):274-80. doi: 10.4065/84.3.274.
Johnson RW, Alvarez-Pasquin MJ, Bijl M, Franco E, Gaillat J, Clara JG, Labetoulle M, Michel JP, Naldi L, Sanmarti LS, Weinke T. Herpes zoster epidemiology, management, and disease and economic burden in Europe: a multidisciplinary perspective. Ther Adv Vaccines. 2015 Jul;3(4):109-20. doi: 10.1177/2051013615599151.
Dhadly M, Dean SM, Eberhardt RT: Cutaneous changes in peripheral vascular arterial disease. In: Fitzpatrick's Derma-tology in General. Medicine, 7th ed. New York: McGraw-Hill.
Sathe NC, Roach JP. Erythema Ab Igne. [Updated 2025 Sep 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. 30855838: Available from: https://www.ncbi.nlm.nih.gov/books/NBK538250/
Soulages A, Maisonobe T, Auzou P, Petit A, Allenbach Y, Barète S, Skopinski S, Ribeiro E, Jullié ML, Lamant L, Brevet F, Soulages X, Vallat JM, Martin-Négrier ML, Solé G, Duval F, Carla L, Le Masson G, Mathis S. Peripheral neuropathy and livedoid vasculopathy. J Neurol. 2022 Jul;269(7):3779-3788. doi: 10.1007/s00415-022-11007-z.
Poddighe D, Assylbekova M, Almukhamedova Z, Aman A, Mukusheva Z. Pediatric erythema ab igne: clinical aspects and diagnostic issues. Eur J Pediatr. 2023 Nov;182(11):4807-4832. doi: 10.1007/s00431-023-05155-1.
Sakakibara R, Sawai S, Ogata T. Varicella-zoster virus infection and autonomic dysfunction. Auton Neurosci. 2022 Nov;242:103018. doi: 10.1016/j.autneu.2022.103018.
Wu CL, Marsh A, Dworkin RH. The role of sympathetic nerve blocks in herpes zoster and postherpetic neuralgia. Pain. 2000 Aug;87(2):121-129. doi: 10.1016/S0304-3959(00)00230-X.