Pulmão de Crack – Um Relato de Caso
Conteúdo do artigo principal
Resumo
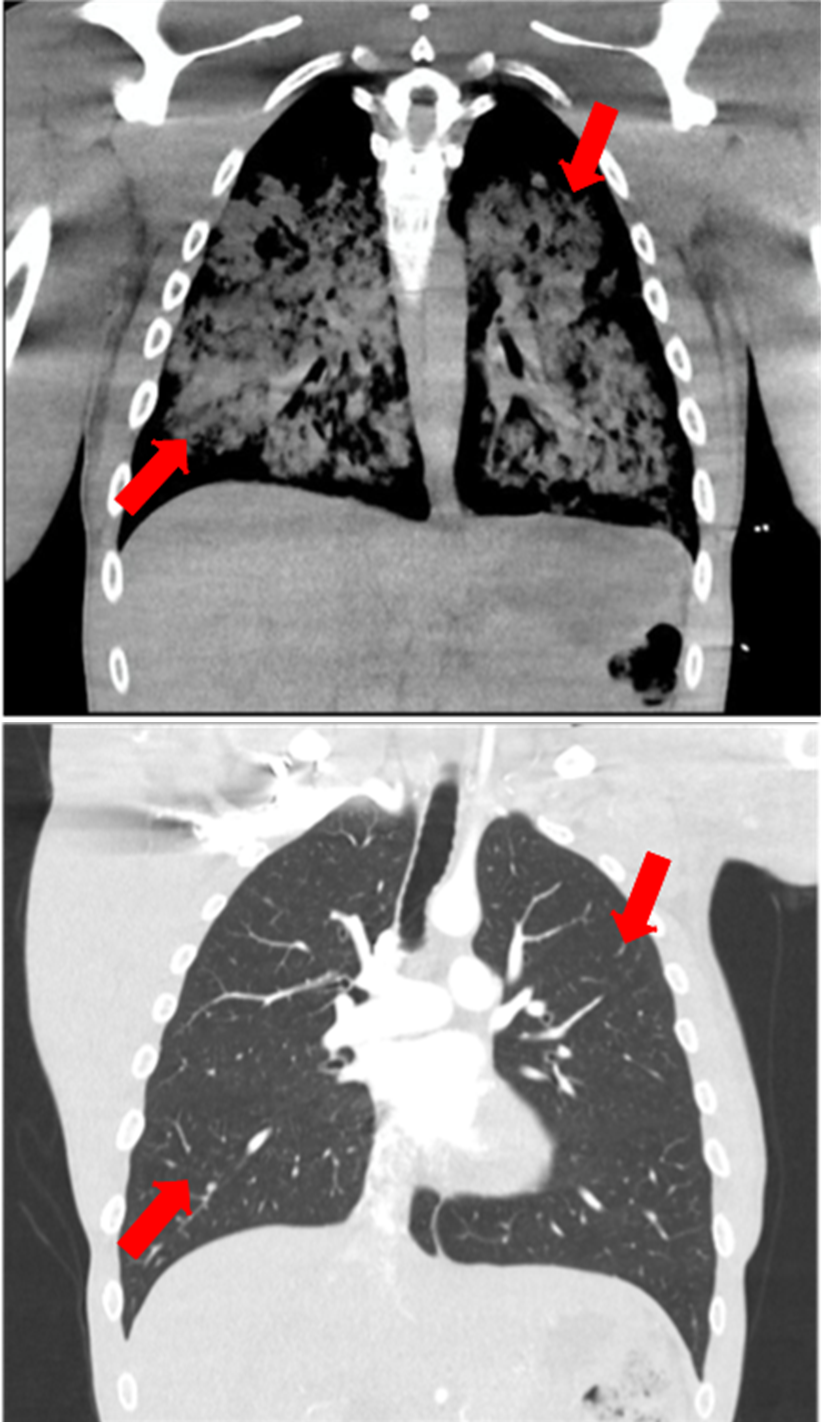
A cocaína é um alcaloide extraído das folhas de Erythroxylon coca e foi isolada pela primeira vez em 1859. A cocaína provoca toxicidade aguda e crônica, afetando praticamente todos os sistemas orgânicos. Um paciente masculino de 32 anos, com histórico de epilepsia pós-traumática e abuso de substâncias, incluindo canabinoides e cocaína, apresentou-se ao Departamento de Emergência após convulsões autolimitadas. A gasometria arterial revelou insuficiência respiratória hipoxêmica, enquanto exames de sangue não mostraram alterações significativas. A tomografia computadorizada (TC) torácica demonstrou consolidações extensas na maioria dos lobos pulmonares inferiores, médios e superiores. A ultrassonografia transtorácica sugeriu sinais de cardiomiopatia não compactada, e a ultrassonografia pulmonar revelou padrão de linhas B bilateralmente. O paciente foi admitido na Unidade de Terapia Intensiva (UTI) devido à insuficiência respiratória que necessitou de ventilação invasiva. Com o tempo, a insuficiência respiratória apresentou melhora progressiva, permitindo a extubação no oitavo dia de internação. Ele recebeu alta após duas semanas e foi encaminhado para acompanhamento em Neurologia, Psiquiatria e Cardiologia. Uma TC de controle realizada três semanas após a alta mostrou resolução das consolidações pulmonares e opacidades em vidro fosco. Além disso, uma ressonância magnética cardíaca realizada cinco semanas após a alta descartou a cardiomiopatia não compactada. As alterações pulmonares induzidas pela cocaína são diversas e frequentemente inespecíficas, tornando o diagnóstico dependente de uma correlação clínica e radiológica minuciosa. Neste caso, as alterações parenquimatosas pulmonares observadas na TC e a insuficiência respiratória grave levantaram suspeita de pulmão de crack. Outras potenciais causas, como edema pulmonar cardiogênico e neurogênico, foram excluídas.
Detalhes do artigo

Este trabalho está licenciado sob uma licença Creative Commons Attribution 4.0 International License.
Authors retain the copyright of their articles and grant the journal the right of first publication under the Creative Commons Attribution (CC BY) license, which allows others to share and adapt the work with proper attribution.
Referências
Stolberg VB. The use of coca: prehistory, history, and ethnography. J Ethn Subst Abuse. 2011 Apr;10(2):126-46. doi:10.1080/15332640.2011.573310.
Tella SR, Schindler CW, Goldberg SR. Cardiovascular effects of cocaine in conscious rats: relative significance of central sympathetic stimulation and peripheral neuronal monoamine uptake and release mechanisms. J Pharmacol Exp Ther. 1992 Aug 1;262(2):602-10.
Smith JA, Mo Q, Guo H, Kunko PM, Robinson SE. Cocaine increases extraneuronal levels of aspartate and glutamate in the nucleus accumbens. Brain Res. 1995 Jun 19;683(2):264-9. doi:10.1016/0006-8993(95)00383-2.
Lange RA, Cigarroa RG, Yancy CW Jr, Willard JE, Popma JJ, Sills MN, et al. Cocaine-induced coronary-artery vasoconstriction. N Engl J Med. 1989 Dec 7;321(23):1557-62. doi:10.1056/NEJM198912073212301.
Kolodgie FD, Wilson PS, Cornhill JF, Herderick EE, Mergner WJ, Virmani R. Increased prevalence of aortic fatty streaks in cholesterol-fed rabbits administered intravenous cocaine: the role of vascular endothelium. Toxicol Pathol. 1993 Sep-Oct;21(5):425-35. doi:10.1177/019262339302100501.
Maeder M, Ullmer E. Pneumomediastinum and bilateral pneumothorax as a complication of cocaine smoking. Respiration. 2003 Jul-Aug;70(4):407. doi:10.1159/000072905.
Ettinger NA, Albin RJ. A review of the respiratory effects of smoking cocaine. Am J Med. 1989 Dec;87(6):664-8. doi:10.1016/s0002-9343(89)80401-2.
Smollin CG, Hoffman RS. Cocaine. In: Goldfrank's Toxicologic Emergencies. 11th ed. Nelson LS, Howland MA, Lewin NA, Smith SW, Goldfrank LS, Hoffman RS, editors. New York: McGraw Hill; 2019. p. 1124.
Lee HS, LaMaute HR, Pizzi WF, Picard DL, Luks FI. Acute gastroduodenal perforations associated with use of crack. Ann Surg. 1990 Jan;211(1):15-7. doi:10.1097/00000658-199001000-00003.
Novielli KD, Chambers CV. Splenic infarction after cocaine use. Ann Intern Med. 1991 Feb 1;114(3):251-2. doi:10.7326/0003-4819-114-3-251.
Edmondson DA, Towne JB, Foley DW, Abu-Hajir M, Kochar MS. Cocaine-induced renal artery dissection and thrombosis leading to renal infarction. WMJ. 2004;103(7):66-9.
Flaque-Coma J. Cocaine and rhabdomyolysis: report of a case and review of the literature. Bol Asoc Med P R. 1990 Sep;82(9):423-4.
Libman RB, Masters SR, de Paola A, Mohr JP. Transient monocular blindness associated with cocaine abuse. Neurology. 1993 Jan;43(1):228-9. doi:10.1212/wnl.43.1_part_1.228-a.
Midthun KM, Nelson LS, Logan BK. Levamisole—a toxic adulterant in illicit drug preparations: a review. Ther Drug Monit. 2021 Apr;43(2):221-8. doi:10.1097/FTD.000000000000085.
Oliva F, Mangiapane C, Nibbio G, Berchialla P, Colombi N, Vigna-Taglianti FD. Prevalence of cocaine use and cocaine use disorder among adult patients with attention-deficit/hyperactivity disorder: a systematic review and meta-analysis. J Psychiatr Res. 2021 Nov;143:587-98. doi:10.1016/j.jpsychires.2020.11.021.
Weiford B, Subbarao V, Mulhern K. Noncompaction of the ventricular myocardium. Circulation. 2004 Jun 22;109(24):2965-71. doi:10.1161/01.CIR.0000132478.60674.D0.
Prasad A, Lerman A, Rihal CS. Apical ballooning syndrome (Tako-Tsubo or stress cardiomyopathy): a mimic of acute myocardial infarction. Am Heart J. 2008 Mar;155(3):408-17. doi:10.1016/j.ahj.2007.11.008.
Baumann A, Audibert G, McDonnell J, Mertes PM. Neurogenic pulmonary edema. Acta Anaesthesiol Scand. 2007 Apr;51(4):447-55. doi:10.1111/j.1399-6576.2007.01276.x.
Almeida RR, Zanetti G, Souza AS Jr, et al. Cocaine-induced pulmonary changes: HRCT findings. Braz J Pneumol. 2015 Jul-Aug;41(4):323. doi:10.1590/S1806-37132015000000025.
Giacomi FD, Srivali N. Cocaine use and crack lung syndrome. QJM. 2019 Feb;112(2):125-6. doi:10.1093/qjmed/hcy255.
Greenberg A, Stammers K, Moonsie I, Jose RJ. All puffed out—a case of crack lung. Clin Med. 2017 Apr;17(2):186-7. doi:10.7861/clinmedicine.17-2-186.
Gorelick DA. Testing for substances of abuse. In: American Psychiatric Association Publishing Textbook of Substance Use Disorder Treatment. 6th ed. Brady KT, Levin FR, Galanter M, Kleber HD, editors. Washington (DC): American Psychiatric Association; 2021.